Menu
Vysoká nadváha a obezita je bezpochyby hlavným rizikovým faktorom vzniku cukrovky 2. typu. Poznať súvislosti medzi týmito dvoma ochoreniami je dôležité...

Nadváhu v žiadnom prípade nepodceňujte, pretože...
Vysoká nadváha a obezita je bezpochyby hlavným rizikovým faktorom vzniku cukrovky 2. typu. Poznať súvislosti medzi týmito dvoma ochoreniami je dôležité, pretože obezita významne zvyšuje riziko vzniku cukrovky 2. typu.
Obézni dospelí majú až päťkrát väčšiu pravdepodobnosť, že im bude diagnostikovaná cukrovka, než dospelí s normálnou hmotnosťou.
V súčasnej dobe má až 90% dospelých pacientov s nadváhou alebo tých, ktorí sú obezni cukrovku typu 2. Existuje kolerácia medzi stupňom nadváhy a rizikom vzniku cukrovky 2. typu. Ľudia s ťažkou obezitou sú vystavení väčšiemu riziku cukrovky typu 2 než obézni ľudia s nižším BMI.
Väčšina pacientov s diabetom 2. typu je obéznych a globálna epidémia obezity do značnej miery vysvetľuje dramatický nárast incidencie a prevalencie diabetu 2. typu za posledných 20 rokov.
V súčasnej dobe viac ako tretina (34%) z dospelých Američanov sú obézni (BMI> 30 kg / m2), a viac ako 11% ľudí vo veku ≥20 rokov má diabetes. Je predpoklad, že tieto čísla by sa mali zvýšiť na 21% do roku 2050.
Existujú viaceré faktory, ktoré zapríčiňujú vznik cukrovky o ktorých si povieme už o chvíľu. Najprv je však dobré vedieť, ako obezita a nadváha vplýva na cukrovku.
Vplyv obezity na diabetes 2. typu je daný nielen podľa stupňa obezity, ale tiež podľa toho, kde sa hromadí tuk. Nadmerné množstvo telesného tuku v oblasti brucha môže viesť k metabolickým poruchám, cukrovke typu 2 a kardiovaskulárnym ochoreniam.
Rozdiely v rozložení telesného tuku a objavujúce sa dôkazy naznačujú, že rôzne podtypy tukového tkaniva môžu byť funkčne odlišné a ovplyvňujú homeostázu glukózy odlišne.
Dospelí ľudia majú obmedzené a premenlivé počty hnedých tukových buniek, ktoré zohrávajú úlohu v termogenéze a potenciálne ovplyvňujú energetický výdaj.
Rovnako tak, tukové tkanivo sa skladá z heterogénnych bunkových typov. Imunitné bunky v tukovom tkanive tiež pravdepodobne prispievajú k systémovým metabolickým procesom.
Obezita môže vyvolať zmeny v metabolizme, ktoré spôsobujú pre tukové tkanivo uvoľňovanie zvýšeného množstva mastných kyselín, glycerolu, hormónov, prozápalových cytokínov a ďalších faktorov, ktoré sa podieľajú na rozvoji inzulínovej rezistencie.
Ľudia s diabetom majú väčšie riziko celej rady chronických zdravotných problémov, vrátane kardiovaskulárnych chorôb, slepoty, amputácie končatín, ochorenia obličiek a depresie, než ľudia bez diabetu.
Cukrovka je metabolické ochorenie, pri ktorom telo neprodukuje inzulín na reguláciu hladiny glukózy v krvi alebo je inzulín produkovaný ale nie je schopný účinne pracovať. Existujú dva hlavné typy diabetu:
Diabetes 1. typu je autoimúnne ochorenie čo znamená, že vlastný imunitný systém tela napáda bunky v pankrease a tým mu bráni produkovať inzulín. Asi 10% ľudí s diagnostikovanou cukrovkou má diabetes 1. typu.
Diabetes typu 2 predstavuje minimálne 90% všetkých prípadov cukrovky. Telo buď prestane produkovať dostatočné množstvo inzulínu pre svoje potreby alebo nesprávne zareaguje na účinok inzulínu.
Riešením je progresívne riadenie procesov v tele vyžadujúce úpravu životného štýlu (diéta a cvičenie) vo všetkých fázach. Postupom času bude väčšina ľudí s cukrovkou typu 2. potrebovať lieky alebo inzulín, pokiaľ sa o zmenu životného štýlu nezaujímajú.
O cukrovke 2. typu človek nemusí dokonca ani tušiť a to mnoho rokov.
Cukrovka 2. typu je hlavnou príčinou predčasnej úmrtnosti a prispieva k celej rade dlhodobých zdravotných stavov, vrátane kardiovaskulárnych ochorení, mikrovaskulárnych komplikácií, ochorenia očí, vzniku slintačky a chronického ochorenia obličiek.
Veľký obvod pásu je spojený so zvýšenou pravdepodobnosť vzniku cukrovky 2. typu. Muži majú vyššie riziko cukrovky 2. typu, ak majú obvod pása 94-102cm a veľmi vysoké riziko, ak to je viac ako 102 cm.
Ženy sú vystavené vyššiemu riziku, ak majú obvod pása 80 - 88 cm a veľmi vysoké riziko, pokiaľ to je viac ako 88 cm
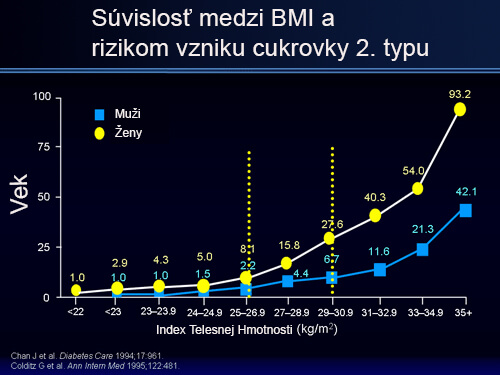
Existuje úzka súvislosť medzi obezitou a diabetom 2. typu. Závažnosti diabetu 2. typu sú úzko späté s indexom telesnej hmotnosti (BMI).
Existuje sedemkrát vyššie riziko vzniku diabetu u obéznych ľudí v porovnaní s ľudmi so zdravou hmotnosťou a trojnásobný nárast rizika u ľudí s nadváhou.
Rozloženie telesného tuku je dôležitým faktorom určujúcim vznik cukrovky.
U mužov so zväčšeným obvodom pása (viac ako 102 cm) je päťkrát rizikovejšie, že im lekár diagnostikuje cukrovku, v porovnaní s tými, ktorí nemajú zväčšený obvod pása, a u žien so zväčšeným obvodom pása (väčším ako 88 cm) je viac ako trikrát pravdepodobnejšie, že môžu mať cukrovku.
Aj keď nadváha je rizikovým faktorom pre diabetes mellitus 2. typu, väčšina obéznych jedincov na to ohľad neberie.
Nedávne štúdie zistili "väzby" medzi obezitou a diabetom 2. typu zahŕňajúce prozápalové cytokíny (tumor nekrotizujúci faktor a interleukín-6), inzulínovú rezistenciu, metabolizmus mastných kyselín a bunkové procesy, ako je mitochondriálna dysfunkcia a endoplazmatická retikula stresu.
Ďalšie genetické štúdie môžu objasniť dodatočné spoločné patofyziologické cesty pre obezitu a diabetes a identifikovať nové sľubné spôsoby liečby.
Aj keď lekári často predpisujú lieky znižujúce hladinu glukózy a proti priberaniu na váhe, kontrola glykémie a telesnej hmotnosti so súčasnými terapeutickými možnosťami potrebujú väčšiu pozornosť.

Pri nadváhe a obezite patria medzi rizikové faktory, ktoré ovplyvňujú vznik cukrovky zvyšujúci sa vek, životný štýl, ako je nedostatok fyzickej aktivity, nezdravá strava, rodinná anamnéza diabetu typu 2 a anamnéza gestačného diabetu alebo syndrómu polycystických vaječníkov.
Fyzické a sociálne prostredie taktiež významne vplývajú na ochorenia medzi ktoré patrí aj cukrovka a to jednak kôli ekonomickým pomerom z ktorých vychádzajú možnosti, ktoré sa týkajú samotného stravovania a taktiež kôli psychologickým vplyvom.
Ľudia z niektorých menšinových etnických skupín a z nižších sociálno-ekonomických skupín sú obzvlášť rizikoví. Čím viac rizikových faktorov, tým väčšia je pravdepodobnosť vzniku cukrovky 2. typu.
Medzi ďalšie rizikové faktory patria sedavý spôsob života a taktiež fajčenie, pri ktorom nedávna meta-analýza zistila, že riziko vzniku cukrovky typu 2 je o 30 až 40% vyššie u pravidelných fajčiarov ako u nefajčiarov. Stále sa však dá s istotou povedať, že obezita a nadváha sú hlavnými rizikovými faktormi pre diabetes mellitus 2. typu.
Ľudia s diabetom sú ohrození aj čo sa týka ďalších zdravotných komplikácií, vrátane kardiovaskulárnych ochorení, slepoty, amputácie, ochorenia obličiek a depresie.
Diabetes vedie k zvýšenému riziku kardiovaskulárnych ochorení a diabetická retinopatia je hlavnou príčinou zbytočných strát zraku u ľudí v produktívnom veku.

Hoci súvislosť medzi obezitou a cukrovkou 2. typu zahŕňa dve rozdielne lézie - obezitou indukovaná inzulínová rezistencia a zlyhanie beta buniek - obe tieto poruchy môže mať na svedomí iba jedna vada.
Z tejto "zjednotenej teórie" sa naskytá otázka, či táto porucha môže viesť k progresívnemu priberaniu na váhe a metabolickým poruchám, ako aj k zlyhaniu beta buniek.
Táto možná súvislosť by sa mohla skontrolovať vystavením buniek živinami, ktoré prekračujú ich energetické nároky.
Nadbytočné množstvo živín v bunkách môže spôsobiť zhoršenú schopnosť tela signalizovať zápaly, nadbytočnú produkciu reaktívnych kyslíkových radikálov, mitochondriálnu dysfunkciu, hromadenie triglyceridov a/alebo mastných acylových medziproduktov, a toto nadbytočné množstvo živín môže taktiež aktivovať serín-treonín kinázu.
Tieto reakcie sa navzájom nevylučujú, a indukcia jednej môže vyvolať ďalšie, čo vedie k reťazovej reakcii.
Aj napriek tomu, že nie u všetkých obéznych jedincov sa musí vyvinúť hyperglykémia, tak stále platí, že abnormalita beta-buniek s prebytkom živín idú spolu ruka v ruke k podpore vzniku cukrovky 2. typu.
Avšak, zostáva mnoho otázok nezodpovedaných ako napr.:
Koľko tuku je potrebné schudnúť pre zníženie rizík chorôb, ktorých vznik sa spája s nadváhou a obezitou? Aký je účinok rôznych metód vzhľadom na dlhodobé výsledky?
Existuje nejaké optimálne načasovanie liečby cukrovky ktoré je rovnaké, ako u liečby obezity alebo sú rôzne? Je veľkosť beta-buniek zachovaná, alebo rastú?
Lepšie pochopenie mechanizmov, ktoré spájajú obezitu, inzulínovú rezistenciu a diabetes mellitus 2. typu nakoniec môže uľahčiť ďalšiu individuálnu liečbu.
Jednou prioritou budúceho výskumu je objasniť, ako zistené génové varianty ovplyvňujú glukózu, mastné kyseliny a energetický metabolizmus na bunkovej aj celotelovej úrovni.
Súčasné klinické prístupy k obezite sa aj naďalej zameriavajú na sekundárne a terciárne zásahy.
Hoci intenzívnou úpravou životného štýlu spolu s liekmi bolo presvedčivo preukázané spomalenie rozvoja cukrovky 2. typu, u pacientov s poruchou metabolizmu glukózy doteraz neboli regulačnými orgánmi schválené lieky pre prevenciu cukrovky 2. typu.
Čo sa týka liekov, ktoré by bolo potrebné schváliť pre liečbu rizikových osôb, tak ich určenie by mohlo byť podporené investíciou do vedeckého výskumu v tejto oblasti.